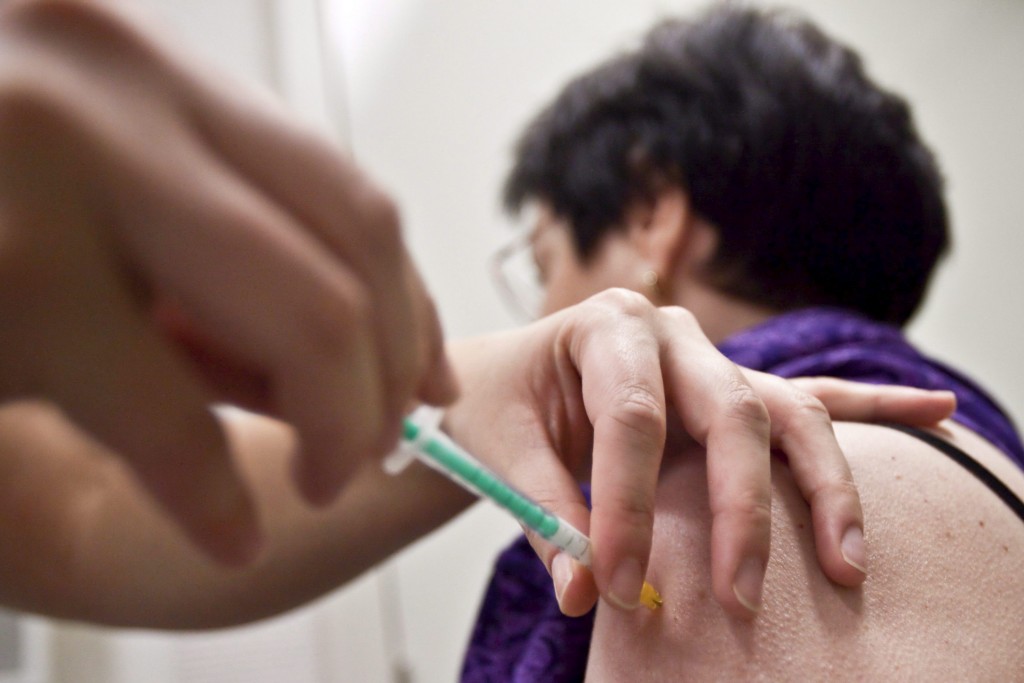
Ciudad de México.- Un virus de alrededor de 130 nanómetros es capaz de movilizar al mundo entero. Antes de que se desplegaran en el mundo los programas de vacunación a gran escala, el sarampióncausaba 2.6 millones de muertes al año, según cifras de la Organización Mundial de la Salud(OMS). Este es un ejemplo del impacto de las enfermedades prevenibles.
Las vacunas son consideradas uno de los grandes logros por parte de la ciencia, que las ha utilizado para luchar contra las enfermedades por más de dos siglos.
La OMS considera que mediante ellas actualmente se evitan entre 2 y 3 millones de muertes al año, sin embargo se calcula que más de 22 millones de niños alrededor del mundo no reciben las inmunizaciones básicas.
En nuestro país el esquema de vacunación básico para niños y niñas de 0 a 9 años comprende las siguientes vacunas: BCG, hepatitis B, pentavalente acelular, DPT (difteria, tosferina , tétanos), rotavirus, neumocócica conjugada, influenza, SRP (sarampión, rubéoloa y parotiditis), Sabin (Poliomelistis), así como las de Varicela y Hepatitis A. Estas dos últimas sin registro formal en la cartilla y sujetas a disponibilidad.
Las vacunas se fabrican en un tiempo de producción aproximado de entre 6 y 33 meses. Más de la mitad de ese tiempo está dedicado al control de calidad. Pueden realizarse a partir de virus vivos atenuados, organismos o virus inactivos o muertos, toxinas inactivas, o segmentos de un patógeno.
Este último proceso incluye vacunas subunitarias y conjugadas, como el caso de la Neumocócica conjugada y la que actúa en contra de la hepatitis B.
Otros de los elementos contenidos en las vacunas son los adyuvantes, que apoyan la producción de defensas en nuestro organismo. También contienen otras sustancias que sirven para evitar su descomposición y contaminación en el proceso de fabricación, así como para mantener su estabilidad. Esto significa que mantengan sus características para lograr la protección adecuada.
Algunas de las vacunas más recientes en el mundo son las que protegen contra algunos virus del papiloma humano, nombrada por la OMS como la infección viral más común del aparato reproductor que puede provocar cáncer cervicouterino, así como verrugas genitales tanto en hombres como en mujeres.
La doctora Leticia Rocha Zavaleta, especialista del Instituto de Investigaciones Biomédicas de la UNAM, señala que la familia del virus del papiloma humano tiene más de 200 miembros.
“Las vacunas que existen en el mercado son dos. La llamada Cervarix protege contra dos tipos virales, el 16 y el 18, los que con mayor frecuencia se asocian al cáncer cervicouterino en México. La otra, llamada Gardasil protege contra cuatro tipos virales. Además de los mencionados, contra los tipos 6 y 11. Estos últimos están asociados con verrugas genitales, que nunca se convertirán en cáncer, pero son muy difíciles de tratar y causan muchas molestias”.
La especialista menciona que estas vacunas no son 100% protectoras contra el desarrollo del cáncer cervicouterino porque éste puede llegar por otros tipos virales, pero que sin embargo tienen un papel muy útil . “Son vacunas complementarias a los estudios que año con año las mujeres debemos hacernos para detectar lesiones premalignas a tiempo”.
Rocha señala que este tipo de vacuna es de las que se conocen como de nueva generación, fabricada con virus vacíos.
“Hagamos de cuenta que el virus es como un huevo, la cascara es la parte externa y la yema es su material genético. Esta vacuna está hecha de esas cápsides que recubren el virus del papiloma humano. Son vacunas muy avanzadas, difíciles de producir y con altos costos, pero muy eficientes. De tal forma que generan una protección duradera en contra de los cuatro virus mencionados”.
Los médicos privados la empezaron aplicar desde el 2009 y aunque no está contemplada en el cuadro básico se han hecho campañas de aplicación para grupos de niñas entre los 11 y 14 años, lo que se considera la etapa previa al inicio de su vida sexual.
De hecho, actualmente hay grupos piloto para su aplicación en varones de estos mismos rangos de edad. La especialista explica que tanto hombres como mujeres somos vectores, de tal forma que si se vacuna a las niñas y niños se cierra el círculo de transmisión.
En este momento las compañías que se dedican a producir este tipo de vacunas están trabajando en una vacuna del tipo con una capacidad más amplia, una especie de cóctel que protegerá contra nueve o 10 tipos virales al mismo tiempo.
“También se le puede aplicar a una mujer adulta, siempre cuando demuestre que no está infectada con el virus. Cualquier mujer con vida sexual obtiene protección de ella, pero debe ser aplicada bajo el criterio de un médico ginecólogo”.
Del mito a la realidad
Para la doctora Reyna Lizette Pacheco, investigadora de la Unidad de Proyectos Especiales de Investigación Sociomédica de la Facultad de Medicina de la UNAM, hay resistencia de la población a aplicarse las vacunas sobre todo a la menor noticia de que hay algún problema relacionado con ellas.
El Debate